牙醫說你牙頸部有磨損,幫你補好了。幾年後回診,那個地方又脫落了,要再補。
這樣的情況一再發生,你覺得很困惑——我已經很注意刷牙了,為什麼還是一直壞?
答案可能不在你的刷牙方式,而在你每天 1,000–2,000 次的吞嚥動作。
AI 生成:音頻導覽 × 投影片 × 資訊圖
本站所有文獻已匯入 NotebookLM,由 AI 自動生成多媒體學習資源,適合不同學習方式的讀者。

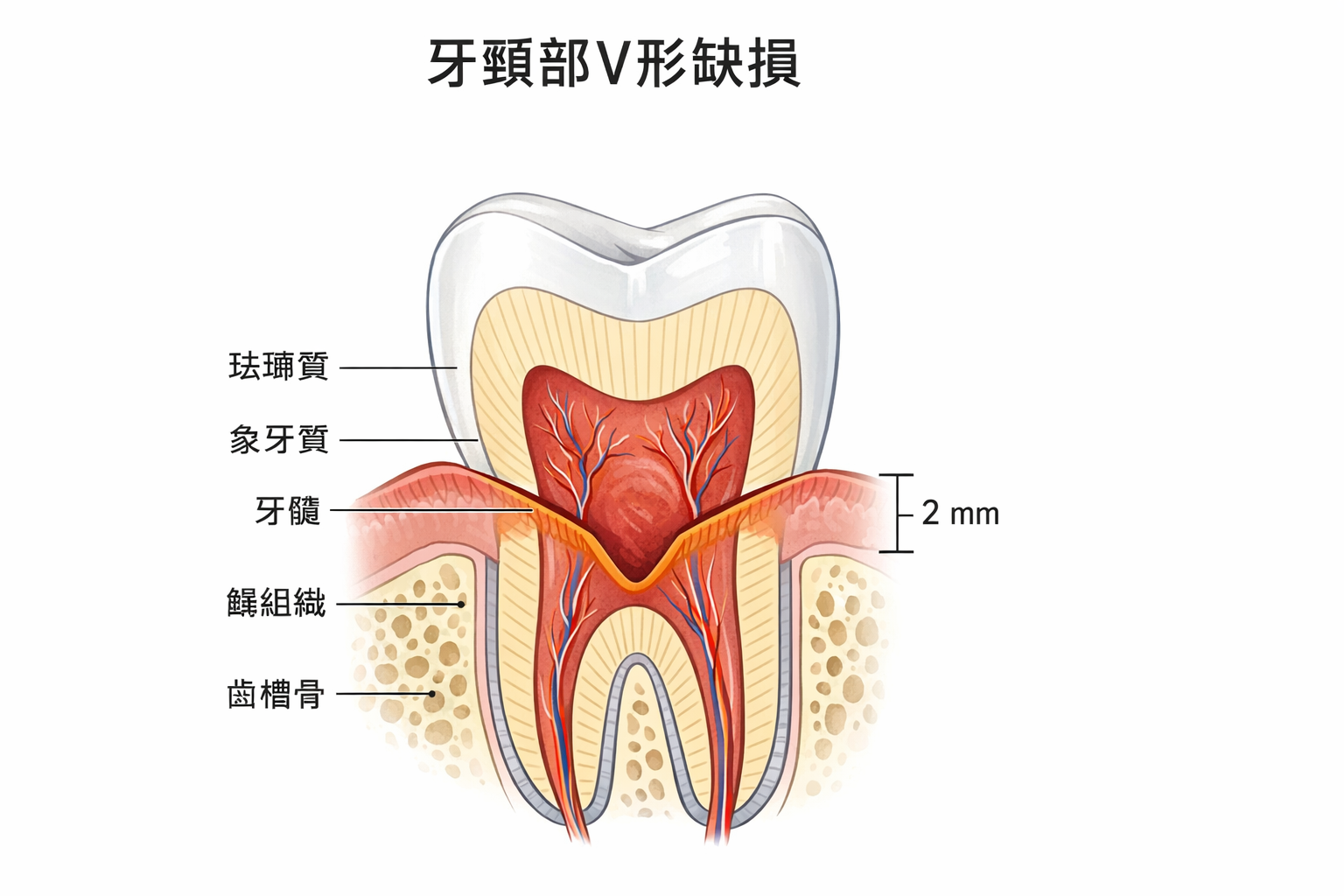
▲ NotebookLM 生成資訊圖|非齲性齒頸部磨耗與逆吞嚥
舌頭竟然會折斷牙齒
舌頭才是牙齒缺角真兇
共 5+ 份音頻,可在研究文件頁下載
Reverse Swallowing and NCCL Biomechanics
完整 PDF 可至研究文件頁下載
本主題的學術簡報
以下簡報由趙哲暘醫師整理,資料來源為同儕審查學術文獻,歡迎線上觀看或分享。
圖解:牙齒頸部為什麼會凹下去?
以下圖卡由 AI 根據學術文獻自動繪製,用視覺化方式呈現 NCLS 的成因與機制。
▲ 點擊開啟 Gamma 互動圖卡 | 資料來源:學術文獻整理,趙哲暘醫師審訂
非齲性頸部病損:視覺化關鍵說明
以下解說圖由 GPT Image 1.5 依據學術文獻繪製,呈現 NCLS 的缺損型態與成因。
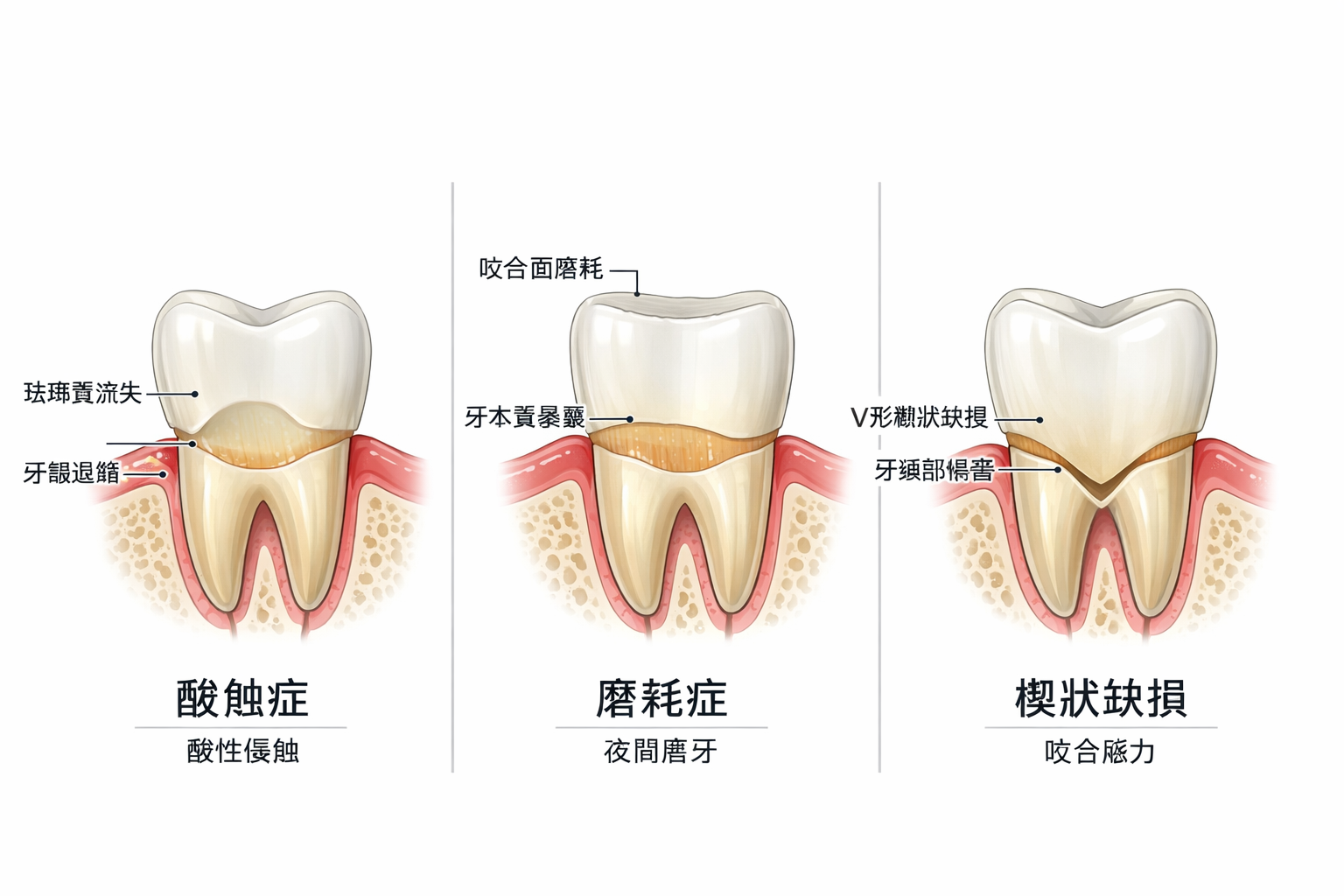
圖像由 GPT Image 1.5 生成 | 趙哲暘醫師審訂 | 資料來源:同儕審查學術文獻
NCCLs 是什麼?
NCCLs(Non-Carious Cervical Lesions,非齲性齒頸部磨耗)就是牙齒頸部(靠近牙齦的地方)出現的缺損——但不是蛀牙,而是磨耗造成的。
在牙齒靠近牙齦的位置,出現一個楔形(V形)或凹碟形的缺口,有時伴隨牙齒敏感(喝冷水痠痠的那種感覺)。
流行率驚人:臨床成人中約 85% 都有不同程度的 NCCLs。這幾乎是人人都有的問題——但很少人知道真正的原因。
NCCLs 的四大成因
NCCLs 不是單一原因造成的,通常是多種力量同時作用:
| 成因 | 機制 | 常見錯誤認知 |
|---|---|---|
| 刷牙磨耗(Abrasion) | 硬毛牙刷 + 橫向刷牙動作,物理摩擦牙頸部釉質 | 「這是最主要的原因」——其實只是其中一個 |
| 酸侵蝕(Biocorrosion) | 胃食道逆流(GERD)、飲食酸性食物,讓釉質酸蝕軟化 | 「只有喝可樂才會」——GERD 半夜逆流你不知道 |
| 咬合側向力(Abfraction) | 咬合不正或磨牙的側向力,在釉牙骨質界(CEJ)造成應力集中,使釉質微裂 | 「磨牙只磨咬合面」——側向力傷的是牙頸部 |
| 逆吞嚥橫向力(Tongue Thrust) | 吞嚥時舌頭橫向推力,每天 1,000–2,000 次,力量是正常 7.4 倍 | 很多人完全不知道這個原因的存在 |
逆吞嚥的力量,有多驚人?
📐 FEA(有限元素分析)告訴我們什麼?
研究人員用電腦模擬(FEA)計算不同方向的力量對牙齒的影響:
橫向力量(逆吞嚥的推力方向)在釉牙骨質界(CEJ)造成的應力集中最高。釉質在這個部位最薄(0.5–1mm),最容易因反覆應力而微裂、剝落。
這就是為什麼 NCCLs 最常出現在 CEJ,而不是整顆牙齒的頸部均勻磨耗。
為什麼補了還是一直脫落?
NCCLs 的修復失敗率,在 5–10 年內高達 50–75%。為什麼?
正確的治療不是「先補再說」,而是:
- 找出造成 NCCLs 的所有原因(刷牙方式、GERD、磨牙、逆吞嚥)
- 解決這些原因(改刷牙姿勢、治療 GERD、處理 OSA/磨牙、OMT 治療逆吞嚥)
- 等力量環境穩定後,再進行修復——這樣修復才能長久維持
三句話總結
- NCCLs 的成因是多元的——刷牙方式、咬合力、吞嚥代償、胃酸逆流都可能有影響,不一定只有一個原因。
- 修復前若未評估可能的功能因素,填補物的長期效果可能受影響;完整評估有助於找出最合適的處理方向。
- 建議的方向是:先釐清可能的影響因素,再討論是否需要修復——這樣處理更有針對性,也更持久。
不是刷牙刷壞的。」
你的牙頸部磨損風險有多高?
回想一下你的牙齒狀況,回答以下問題。
📝 NCCLs 風險評估
如何降低 NCCLs 的傷害?
🪥 調整刷牙方式
改用軟毛牙刷,用 Bass 刷牙法(45度角輕輕振動),不要橫向大力摩擦。電動牙刷壓力傳感器可以幫助你不過度施力。
👅 治療逆吞嚥
OMT(口顎肌功能治療)訓練正確吞嚥模式,減少每天 2,000 次的橫向推力。這是解決 NCCLs 最被忽視、但最有效的根本治療之一。
😴 處理磨牙和 OSA
如果有磨牙,先評估是否有 OSA。治療 OSA 才能真正解決磨牙,而不只是用咬合板保護牙齒。
🍋 管理飲食和 GERD
減少酸性飲料(碳酸飲料、柑橘汁)的攝取,睡前 2–3 小時不進食。若有 GERD,積極治療。
關於 NCCLs 的疑問
研究告訴我們什麼?
以下研究整理來自 Elicit 與 Consensus 學術資料庫查詢(2025 年 4 月),涵蓋系統性回顧、統合分析與神經生物學研究。
主要研究發現
- 壓力與睡眠磨牙(SB)有顯著統計關聯,但整體證據品質偏低。 Polmann 等人(2020,10 項研究系統回顧):SB 患者壓力自評分數顯著較高(平均差 4.59,95% CI 0.26–8.92)。Chemelo 等人(2020)統合分析:高壓者出現磨牙的勝算比為 2.07(95% CI 1.51–2.83),整體 GRADE 評級為極低。
- 慢性壓力透過 HPA 軸活化形成磨牙的神經生物自我強化迴路。 Pavlou 等人(2024):慢性壓力造成中樞神經系統特定路徑退化並持續提高皮質醇,強化不自主口顎肌肉活動,形成「壓力→磨牙→壓力」的正回饋迴路。
- 睡眠磨牙本質是節律性咀嚼肌活動(RMMA),與睡眠微覺醒和自律神經密切相關。 Kato 等人(2023):SB 發作叢集出現於微覺醒前後,伴隨交感神經活化;SB 現被歸類為多因素運動障礙,而非單純牙科副功能習慣。
- 磨牙臨床後果涵蓋多個系統,目前治療僅為緩解性而非根治性。 Góra 等人(2024):咬合板、肉毒桿菌毒素注射與認知行為治療均無法永久消除磨牙行為;琺瑯質磨耗、牙周傷害、顳顎關節功能障礙為主要後遺症。
研究限制
- 各研究磨牙定義不一致(自填問卷 vs PSG 金標準),且壓力─磨牙研究多為橫斷面設計,無法確立因果方向。
- HPA 軸活化與磨牙的雙向回饋假說目前仍以理論模型為主,需更多縱向研究驗證。
主要參考文獻
- Polmann H et al. (2020). Sleep bruxism and stress in adults: systematic review and meta-analysis. J Oral Rehabilitation.
- Chemelo VS et al. (2020). Stress and Bruxism: Systematic Review and Meta-Analysis. Frontiers in Neurology. (OR=2.07)
- Pavlou IA et al. (2024). Neurobiology of bruxism: The impact of stress. Biomedical Reports.
- Kato T et al. (2023). Pathophysiology of sleep bruxism: narrative review. J Oral Biosciences.
- Góra A et al. (2024). Diagnosis and management of bruxism: literature review. Quality in Sport.
本章學術整理文件
本頁所有數據均來自以下學術整理文件。歡迎下載完整版本,包含論文引用、量化數據與完整研究說明。
這些說法,值得重新認識
以下是一些常見的過度簡化,了解這些有助於你更完整地理解自己的狀況。
牙頸部缺損只是刷牙太大力?
刷牙方式確實是可能原因之一,但研究也顯示咬合力與吞嚥代償可能是重要機制。換牙刷不一定能解決背後的功能問題。
補了填充物就好了?
填充物可以修復外觀,但如果造成磨損的功能因素未被處理,脫落率會偏高。功能評估有助於提升修復的長期效果。
牙頸部磨損都需要積極處理?
磨損程度差異很大,輕度磨損可以觀察,中重度才需要積極介入。定期追蹤比一次性處理更重要。
繼續探索相關主題
口顎功能問題常有連動。了解相關主題,可以幫你建立更完整的圖像。