早上起床,下巴痠、頭痛、牙齒敏感——或者家人說你昨晚磨牙聲音好大。
你去看牙醫,醫生說:「你壓力太大,裝個咬合板保護牙齒吧。」
但這個說法可能不完整。部分研究發現,睡眠期間的呼吸狀態可能與磨牙有關聯——當呼吸道壓力升高時,大腦可能透過肌肉收縮的方式嘗試維持氣道通暢。這不是每個人的磨牙都有同樣機制,但值得在評估時一併考量。
AI 生成:音頻導覽 × 投影片 × 資訊圖
本站所有文獻已匯入 NotebookLM,由 AI 自動生成多媒體學習資源,適合不同學習方式的讀者。

▲ NotebookLM 生成資訊圖|夜間磨牙與睡眠呼吸中止症
磨牙是身體在拼命呼吸
磨牙是大腦缺氧的求救訊號
磨牙其實是身體在救命
共 8+ 份音頻,可在研究文件頁下載
The Bruxism Airway Blueprint
完整 PDF 可至研究文件頁下載
本主題的學術簡報
以下簡報由趙哲暘醫師整理,資料來源為同儕審查學術文獻,歡迎線上觀看或分享。
圖解:為什麼磨牙是大腦在救你?
以下圖卡由 AI 根據學術文獻自動繪製,用視覺化方式呈現 OSA 與磨牙的神經生理連結。
▲ 點擊開啟 Gamma 互動圖卡 | 資料來源:學術文獻整理,趙哲暘醫師審訂
磨牙與睡眠:視覺化關鍵說明
以下解說圖由 GPT Image 1.5 依據學術文獻繪製,精準呈現 OSA 與磨牙的生理機制。
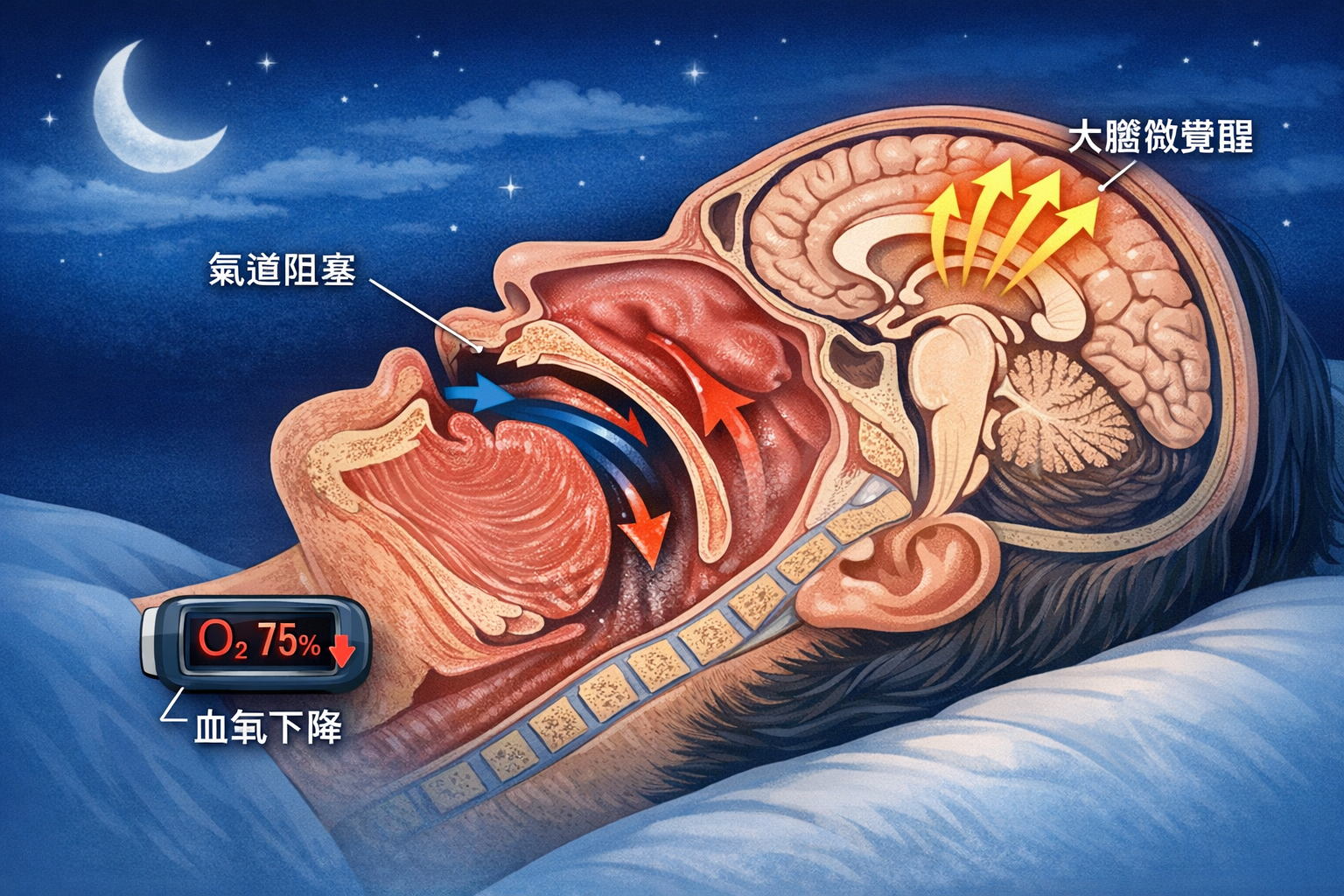
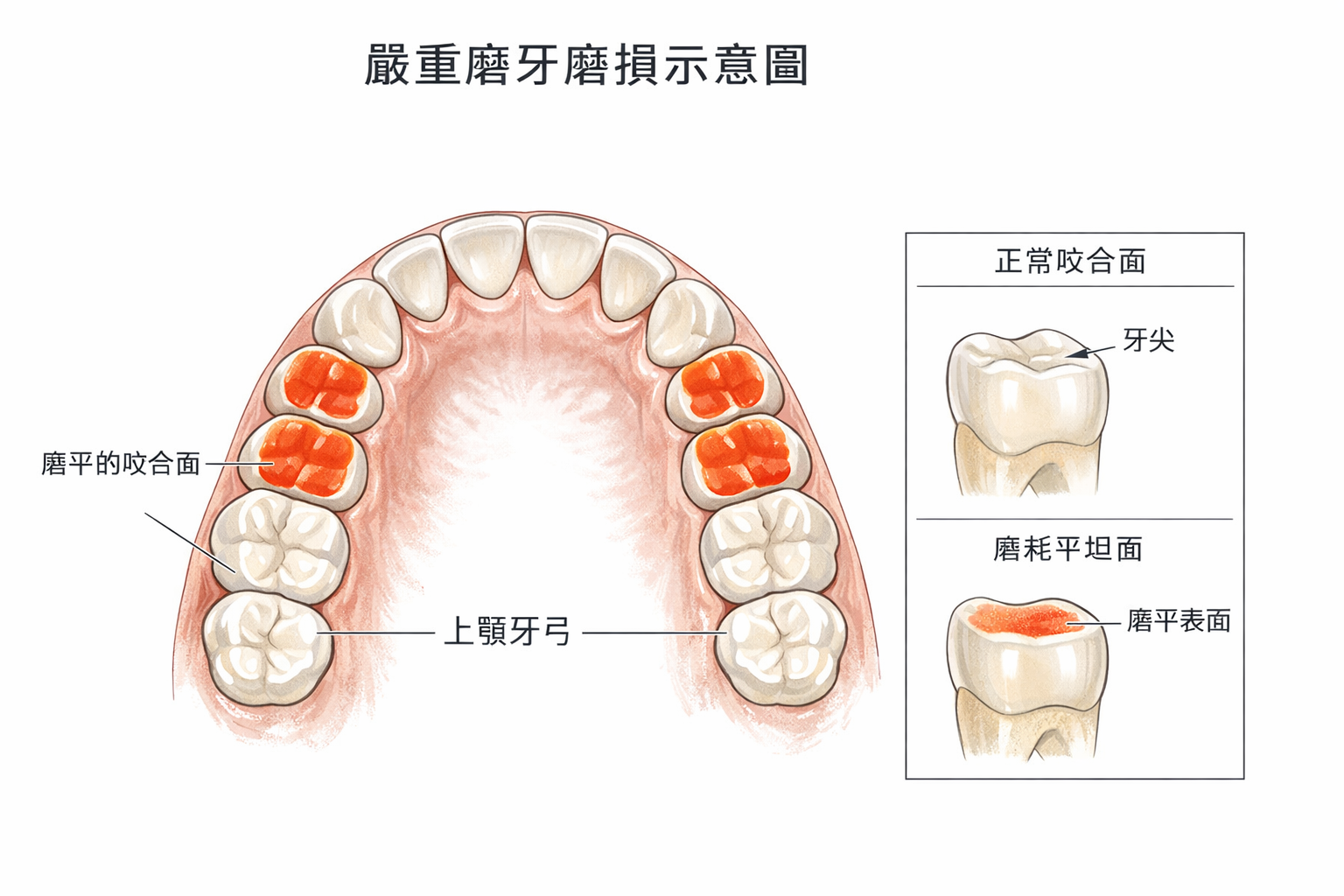
圖像由 GPT Image 1.5 生成 | 趙哲暘醫師審訂 | 資料來源:同儕審查學術文獻
磨牙是什麼?睡眠呼吸中止症又是什麼?
這兩個問題,其實是同一個夜晚故事的兩個主角。
| 名稱 | 縮寫 | 定義 | 常見症狀 |
|---|---|---|---|
| 睡眠呼吸中止症 | OSA | 睡眠中氣道反覆塌陷,導致呼吸暫停或變淺 | 打鼾、白天嗜睡、早晨頭痛、血壓高 |
| 睡眠磨牙症 | SB | 睡眠中反覆出現咀嚼肌節律性收縮(RMMA) | 磨牙聲、牙齒磨短、咬合肌痠痛、TMJ問題 |
| 胃食道逆流 | GERD | 睡眠中胃酸往上逆流,腐蝕食道和牙齒 | 胸口灼熱、口苦、牙齒酸蝕、夜間咳嗽 |
OSA、SB、GERD 都在睡眠中的「微覺醒」時發生。微覺醒不是完全醒來,而是大腦短暫提高警覺,讓身體應對缺氧或刺激。這就是為什麼治療 OSA,往往能同時改善磨牙。
OSA 和磨牙有多密切?
PSG = Polysomnography,多項睡眠生理監測,是睡眠研究的黃金標準
缺氧是怎麼引起磨牙的?
這個機制被稱為「OSA–磨牙級聯」,科學家用 PSG 儀器記錄到整個過程:
研究人員對 OSA 患者使用 PAP(正壓呼吸器)治療,把 OSA 控制住之後:
磨牙指數(BEI)從 5.5 降到 0(p < 0.001)
也就是說,治好 OSA,磨牙就消失了。這不是巧合,而是因果關係。
咬合板只是「保護傘」
如果你戴著咬合板,請先看看這個:
咬合板能做到的
- ✅ 防止牙齒磨耗(保護牙釉質)
- ✅ 減少牙齒敏感
- ✅ 保護修復體(假牙、貼片)
- ✅ 減輕下巴肌肉的部分壓力
咬合板做不到的
- ❌ 減少 RMMA(磨牙的神經訊號)頻率
- ❌ 治療睡眠呼吸中止症
- ❌ 改善睡眠品質
- ❌ 解決磨牙的根本原因
如果磨牙與睡眠呼吸狀態有關,只戴咬合板可以保護牙齒,但睡眠品質與呼吸問題可能仍然持續。咬合板是重要的保護工具,但值得同時評估睡眠呼吸,確認是否有其他需要處理的面向。
磨牙還跟「下顎前推」有關
近年的研究更新了磨牙的定義:睡眠磨牙現在包含了下顎前推(mandibular thrusting)——這和逆吞嚥的舌頭推力行為高度重疊。
換句話說:白天逆吞嚥的舌頭推力、晚上的下顎前推磨牙——可能是同一套神經肌肉模式在白天和黑夜的不同表現。
這三個問題是一個三角:
- 逆吞嚥 → 舌頭位置低 → 上顎窄 → 氣道小
- OSA → 夜間缺氧 → RMMA → 磨牙
- 磨牙 → 下顎前推 → 進一步影響氣道幾何形狀
三句話總結
- 磨牙不是壓力造成的——真正的原因是睡眠時缺氧,大腦啟動「緊急喚醒機制」,引發咀嚼肌收縮。
- 咬合板只保護你的牙齒,它不能減少磨牙的頻率,更不能治療 OSA 或改善睡眠品質。
- 治療 OSA(例如使用正壓呼吸器)可以讓磨牙指數從 5.5 歸零——這是目前最有力的磨牙根治證據。
是因為睡眠時缺氧。」
你的磨牙,可能和睡眠有關嗎?
回答以下問題,看看你的情況。
📝 6 道問題
關於磨牙與睡眠的疑問
研究告訴我們什麼?
以下研究整理來自 Elicit 與 Consensus 學術資料庫查詢(2025 年 4 月),涵蓋系統性回顧、統合分析與多功能睡眠監測研究。
主要研究發現
- 顱顏結構失衡是兒童 OSA 的核心風險指標。 Liu 等人(2023,統合分析 16 項研究)發現,OSA 兒童的下頜骨後縮(SNB 角減少 2.10°)、顎間差異增大(ANB 角增加 1.78°)、下頜平面角加大(FH-MP 增加 3.65°)及上顎磨牙弓寬度縮窄,均達高度統計顯著差異,顯示顏面骨骼型態可作為早期 OSA 篩查指標。
- SDB 與錯咬合在兒童族群高度共存。 Shirke & Katre(2023,n=177 名 6–12 歲兒童)發現 SDB 盛行率高達 69%,且 SDB 與 Class II/III 錯咬合顯著相關(OR = 3.79),與高度正畸治療需求的相關性更達 OR = 53.64。
- 睡眠磨牙症(SB)與 OSA 共病率約 21–41%,中輕度 OSA 磨牙現象反而更顯著。 Martynowicz 等人(2019,PSG 研究 n=110)發現輕中度 OSA 患者磨牙發作指數(BEI = 5.50)顯著高於重度 OSA(BEI = 1.62),提示中度缺氧引發的覺醒反應會觸發咀嚼肌異常收縮。
- 習慣打鼾且下頜後縮的兒童,有 30.5% 確診 OSA。 Çapan 等人(2013,n=36,8–14 歲)研究顯示,正畸科可辨識的顏面特徵(窄上顎、後縮下頜)具有臨床篩查 OSA 的實用價值。
- 環境因素(口呼吸、飲食軟化、咀嚼不足)推動現代 OSA 流行。 Yu 等人(2022,163 篇文獻範疇性回顧)指出 93% 的研究支持環境因素與顱顏發育異常具有顯著關聯。
研究限制
- 多數研究為橫斷面設計,因果方向(顱顏型態造成 OSA,或 OSA 口呼吸改變顏面發育)仍難確認。
- 頭顱測量標準不一,各研究間異質性高(I² 達 79–97%),統合結果需謹慎解讀。
- 磨牙症多以自述問卷診斷而非 PSG 金標準,降低診斷精確度。
- 兒童 OSA 樣本量偏小,GRADE 實證等級多屬「極低至中等」。
主要參考文獻
- Liu Y et al. (2023). Dental and craniofacial characteristics in children with OSA: systematic review and meta-analysis. European Journal of Orthodontics. (34 citations)
- Flores-Mir C et al. (2013). Craniofacial morphological characteristics in children with OSAS: systematic review and meta-analysis. JADA. (191 citations)
- Fagundes N et al. (2022). Craniofacial features in children with OSA: systematic review and meta-analysis. Journal of Clinical Sleep Medicine. (50 citations)
- González González A et al. (2023). Sleep Apnea–Hypopnea Syndrome and Sleep Bruxism: A Systematic Review. Journal of Clinical Medicine.
- Martynowicz H et al. (2019). The Relationship between Sleep Bruxism and Obstructive Sleep Apnea Based on Polysomnographic Findings. Journal of Clinical Medicine. (88 citations)
- Shirke SR & Katre AN (2023). Association of SDB and Developing Malocclusion in Children. Cureus.
本章學術整理文件
本頁所有數據均來自以下學術整理文件。歡迎下載完整版本,包含論文引用、量化數據與完整研究說明。
這些說法,值得重新認識
以下是一些常見的過度簡化,了解這些有助於你更完整地理解自己的狀況。
磨牙一定是壓力造成的?
壓力是常見影響因素,但研究也顯示睡眠呼吸狀態可能扮演重要角色。如果磨牙合併早晨疲憊、頭痛,值得同時評估睡眠品質。
咬合板就能解決磨牙?
咬合板有助於保護牙齒,但它主要是症狀管理工具,不一定能解決背後的原因。如果睡眠呼吸問題未被處理,磨牙可能持續。
磨牙只是夜間問題?
部分研究顯示日間的磨牙(清醒磨牙)也很常見,兩者的機制和影響因素有所不同,需要分別評估。
繼續探索相關主題
口顎功能問題常有連動。了解相關主題,可以幫你建立更完整的圖像。